Herr Welte, wann ist Ihnen klar geworden, dass eine Infektion mit dem Coronavirus langfristige Folgen haben kann?
Tobias Welte: Ich bin von Anfang an davon ausgegangen. Wir wissen von vielen anderen Infektionskrankheiten, dass sie lang anhaltende Symptome verursachen können. Wieso sollte das beim Coronavirus anders sein?
Wann hat sich diese Vermutung für Sie bestätigt?
Das muss im Mai gewesen sein. Da haben wir an der MHH die ersten Patienten behandelt, die sich im März mit Corona angesteckt hatten. Sie waren genesen, aber nicht gesund. Ihre Erkrankung lag schon viele Wochen zurück. Trotzdem hatten diese Patienten nach wie vor mit verschiedenen Symptomen zu kämpfen.
Um welche Symptome geht es?
Man kann die Corona-Spätfolgen in zwei Arten unterteilen. Es gibt Patienten, die unter Organschwächen leiden. Ihr Herz oder ihre Lunge sind nur eingeschränkt leistungsfähig. Auch viele Wochen nach dem Abklingen der Infektion stellt man oft noch Veränderungen an der Lunge fest. Auf dem Computertomografen erkennt man in solchen Fällen milchglasartige Trübungen. Diese Patienten leiden unter Luftnot oder Kurzatmigkeit. Das ist die eine Gruppe.
Und die andere?
Das sind Patienten, die über sehr unterschiedliche Beschwerden klagen, die wir unter der Bezeichnung Post-Covid-Syndrom zusammenfassen. Viele fühlen sich nach der Infektion ständig kraftlos und erschöpft, eine anhaltende Müdigkeit hat die Patienten im Griff. Andere können sich nur schwer konzentrieren, haben regelmäßig Albträume, sind plötzlich sehr vergesslich. Bei einigen ist auch der Geschmackssinn gestört.

„Wir nehmen diese Menschen ernst, denn das sind ja keine Verrückten“, sagt Tobias Welte. Der Lungenforscher hat an der MHH eine Post-Covid-Ambulanz für Patienten eingerichtet, die unter Corona-Spätfolgen leiden.
Es gibt eine Vielzahl von Corona-Erkrankten, die kaum noch etwas schmecken?
Etwa 15 Prozent aller Covid-Patienten haben diese Probleme mit dem Geschmackssinn. Sie halten bei vielen auch über einen sehr langen Zeitraum an. Viele, die wir sechs Monate nach ihrer Erkrankung untersuchen, haben diese Beschwerden noch immer. Die Patienten versalzen ihr Essen regelmäßig. Unsere Erfahrung zeigt, dass der Geschmackssinn für Süßes etwas schneller zurückkehrt.
Können die Patienten das beeinflussen?
Es gibt ein Geruchstraining, das die Patienten machen können. Sie trainieren so ihre Nervenzellen, denn sie leiden ja unter einer Nervenzellschädigung im Bereich der Nase. Die Zellen müssen sich erholen, und das kann man stimulieren.
Und wie behandelt man die vielen anderen Beschwerden, die Sie zum Post-Covid-Syndrom zählen?
Das ist die große Frage. Bei den Patienten, die Probleme mit der Lunge haben, kann man auf bewährte Behandlungsmethoden zurückgreifen. Da hat man einen Ansatz. Beim Post-Covid-Syndrom ist es dagegen deutlich komplizierter, weil die Symptome so vielfältig sind.
Sie versuchen es trotzdem.
Es gibt bislang kein wirkliches Therapiekonzept. An der MHH haben wir eine Post-Covid-Ambulanz eingerichtet, weil wir verstehen wollen, wie der Heilungsprozess nach Corona-Infektionen verläuft. Wir wollen wissen, warum die Betroffenen manche Symptome nicht loswerden, damit wir einen therapeutischen Ansatz entwickeln können.
Wer kommt zu Ihnen?
Wir haben die Station erst mal für Patienten eingerichtet, die schon bei uns in Behandlung waren. Schnell hat sich dann aber herumgesprochen, dass es diese Post-Covid-Ambulanz in Hannover gibt. Inzwischen melden sich Hunderte Menschen aus dem ganzen Land bei uns.
Wie erklären Sie sich das?
Oft werden die Betroffenen mit ihren Beschwerden im Medizinbetrieb nicht ganz ernst genommen. Sie werden als Spinner abgetan. So fühlt es jedenfalls für die Patienten an, wenn ihnen gesagt wird, dass man ihnen nicht helfen kann mit ihrer Müdigkeit, mit den Konzentrationsschwächen und den Geschmacksstörungen.
Was machen Sie anders?
Wir nehmen diese Menschen ernst, denn das sind ja keine Verrückten. Wir wissen von Hunderten Fällen. Ich schätze, dass ein bis drei Prozent aller Personen, die an Corona erkranken, unter schweren Langzeitfolgen leiden.
Ist jemand, der einen schweren Verlauf hinter sich hat, gefährdeter für Spätfolgen?
Das ist ein großer Irrglaube. Das Post-Covid-Syndrom hat nichts mit der Schwere der Grunderkrankung zu tun. Zu uns kommen vor allem Patienten, die einen milden Krankheitsverlauf im häuslichen Umfeld durchgemacht haben und dann dennoch Beschwerden behalten.
Sind darunter auch Menschen, die besonders sportlich gewesen sind, bevor sie sich mit dem Virus angesteckt haben?
Gerade Menschen, die besonders leistungsfähig gewesen sind, spüren die Spätfolgen sehr stark. Wer vor dem Virus sehr aktiv gewesen ist, merkt viel stärker, was nach der Infektion plötzlich alles nicht mehr geht. Zu unseren Patienten zählen zum Beispiel zwei Olympia- Sportlerinnen, die über Wochen nicht mehr zu Fuß ins zweite Stockwerk eines Treppenhauses kamen.
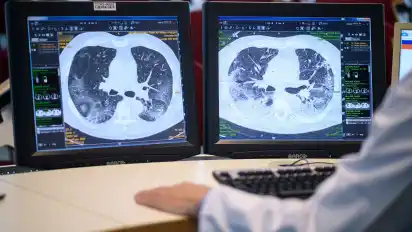
Auf den Monitoren ist die Lunge eines Covid-19-Patienten zu sehen. Auch Wochen nach der Infektion ist das Organ bei vielen nur eingeschränkt leistungsfähig. Die Patienten gelten dann zwar als genesen, doch sie leiden weiter unter Luftnot oder Kurzatmigkeit.
Sind das tragische Einzelfälle?
Nein, wir betreuen einige Leistungssportler, die große Schwierigkeiten haben. Aber das sind nicht die tragischsten Fälle. Die eigentliche Tragik liegt woanders.
Worauf wollen Sie hinaus?
Die psychologische Belastung der Post-Covid-Patienten ist enorm. Sie haben nicht nur mit den Symptomen zu kämpfen, sondern auch mit einer großen Ungewissheit. Viele Langzeit-Patienten haben finanzielle Sorgen. Wer über Monate erkrankt ist, bekommt in der Regel kein Gehalt mehr, sondern nur das geringere Krankengeld.
Und auch das könnte irgendwann auslaufen.
Die Menschen fragen sich, wann sie wohl wieder ins Berufsleben einsteigen können. Da geht es um Existenzängste. Diese wirtschaftlichen Sorgen verstärken die eigentlichen Beschwerden oft noch. An der MHH beschäftigen wir aktuell allein fünf Mitarbeiter, die nichts anderes machen als in Post-Covid-Sprechstunden mit den Betroffenen zu sprechen. Oft geht es um finanzielle Ängste.
Sollte sich die Gesellschaft überlegen, wie sie die Corona-Erkrankten auffangen kann?
Ich bin Mediziner, mir stehen solche wirtschaftlichen Bewertungen nicht zu. Ich finde aber, dass diese Fragen stärker diskutiert werden sollten als bisher.
Was antworten Sie Patienten, die fragen, ob ihre Symptome wieder verschwinden werden?
Ich kann sie etwas trösten. Wir untersuchen die Betroffenen sechs Wochen nach ihrer Infektion, nach drei Monaten und nach einem halben Jahr. Die gute Botschaft ist: Die allermeisten Patienten werden wieder gesund. Fast allen geht es im Lauf der Zeit besser, die Symptome gehen zurück. Aber das ist ein langsamer Prozess, der die Menschen viel Kraft kostet. Und klar ist auch: Die Symptome verschwinden nicht gleich schnell.
Welche Beschwerden halten sich denn hartnäckiger?
Nach einigen Monaten klingen die Lungenprobleme oft ab. Beim Post-Covid-Syndrom – also zum Beispiel der ständigen Müdigkeit, den Geschmacksstörungen und den Konzentrationsschwächen – kann es länger dauern. Wir entwickeln gerade Rehabilitationsprogramme, die den Betroffenen dabei helfen sollen, die Beschwerden loszuwerden.
Würde Ihnen das nicht leichter fallen, wenn viel mehr Corona-Opfer obduziert werden würden?
Es ist ein generelles Problem, dass die Einstellung zur Obduktion in der Gesellschaft immer zurückhaltender wird. Früher wurde deutlich mehr obduziert, und natürlich würde das auch heute helfen, um das Virus besser zu verstehen. Aber man darf nicht vergessen, dass wir in nicht mal einem Jahr ein enormes Wissen zu diesem Virus angehäuft haben. So schnell war die Wissenschaft vielleicht noch nie. Wir lernen jeden Tag dazu bei Corona. Die Wahrheit von heute muss nicht mehr die Wahrheit von morgen sein, das ist normal in einer Zeit, in der so viel geforscht wird. Für uns bedeutet das, dass wir unsere Rehabilitationsprogramme eben immer dem neuesten Stand der Erkenntnisse anpassen müssen.
Gibt es eine Erkenntnis zu den Corona-Langzeitwirkungen, die noch mehr Menschen verstehen müssen?
Ich bin weit davon entfernt, ins Bashing gegen die jungen Leute einzusteigen. Aber gerade in der jungen Generation ist eine gewisse Lockerheit im Umgang mit der Pandemie entstanden. Das hat natürlich damit zu tun, dass man als junger Mensch in der Regel nicht so schwer am Virus erkrankt. In Deutschland sind nur zwei Personen unter 20 Jahren an dem Virus verstorben. Es ist eine Erkrankung, die besonders die Älteren trifft. Wenn sich die Jüngeren in Sicherheit wähnen, ist das dennoch gefährlich – für die Gesellschaft und für sie selbst.
Weil auch die Jüngeren unter Langzeitwirkungen leiden können?
Die Spätfolgen können alle treffen. Auf unserer Post-Covid-Ambulanz behandeln wir auch viele junge Menschen, die einen milden Corona-Verlauf hatten und nun seit Monaten unter schweren Langzeitwirkungen leiden. Man muss der jungen Generation deutlich machen: Für die Spätfolgen spielt das Alter überhaupt keine Rolle.
Das Gespräch führte Nico Schnurr.
Tobias Welte (61) ist kommissarischer Vizepräsident der Medizinischen Hochschule Hannover (MHH). Der Leiter der Pneumologie-Klinik hat an der MHH eine Post-Covid-Ambulanz eingerichtet.
Forschung steht noch am Anfang
Es dauert einige Wochen, dann haben die meisten Corona-Patienten das Gröbste hinter sich. Offiziell gelten sie dann als genesen. Doch gesund fühlen sich manche Patienten auch Monate nach der Infektion noch nicht. Für sie hat Lungenforscher Tobias Welte an der Medizinischen Hochschule Hannover (MHH) eine Post-Covid-Ambulanz eingerichtet. Was Welte bei den Untersuchungen herausfindet, soll in einer Studie festgehalten werden. Sie dürfte mit Spannung erwartet werden, denn die Spätfolgen-Forschung steht noch am Anfang.
Die bisherigen Auswertungen konzentrieren sich meist auf Corona-Patienten, die im Krankenhaus behandelt wurden. Auf Weltes Station werden auch viele Patienten untersucht, die ihren milden Covid-Verlauf zu Hause auskuriert haben. Diese Gruppe wurde in der Forschung bisher vernachlässigt. Im August erschien eine Studie zu 110 Covid-Patienten aus einer Klinik in Bristol. Zwei bis drei Monate nach ihrer Entlassung klagten 74 Prozent noch immer über Beschwerden, vor allem über extreme Müdigkeit und Atemnot.
Forscher aus Dublin haben 128 Patienten befragt. Mehr als die Hälfte fühlte sich noch Wochen nach der Genesung angeschlagen. Italienische Wissenschaftler haben in einer US-Ärztezeitschrift berichtet, dass 44 Prozent der von ihnen befragten Covid-Patienten zwei Monate nach ihrer Infektion über eine verminderte Lebensqualität klagten. Mehr als die Hälfte der Befragten fühlte sich ständig erschöpft, 43 Prozent litten an Atemnot. Nur 13 Prozent der Patienten, die wegen ihres schweren Covid-Verlaufs im Krankenhaus behandelt werden mussten, hatten nach zwei Monaten keine Beschwerden mehr.









